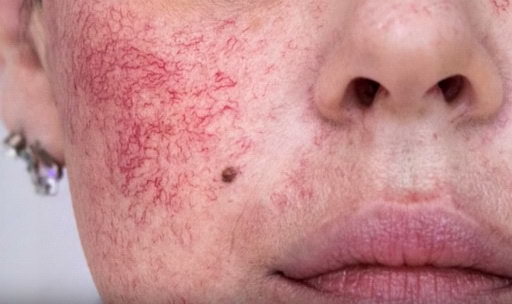
Розацеа («Розовые угри») – распространенные высыпания на лице, для которых характерны краснота, телеангиэктазии, гиперемия и эритема (сосудистый компонент), папулы и пустулы (воспалительный компонент), которые могут существовать в течении месяцев или даже лет.
Розацеа – относительно частое заболевание, которое, к сожалению, часто пропускается не только самими пациентами, но и специалистами. Всему виной не специфичность и непостоянство клиники на ранних стадиях. Розацеа преимущественно встречается у людей со светлой кожей. Женшины болеют чаще, однако поздние тяжелые осложнения типа ринофимы, как правило, возникают у мужчин. Заболевание проявляется чаще всего в возрасте 40-50 лет, изредка отмечается у детей, подростков и пожилых людей. У женщин, несмотря на относительно более мягкое течение, розацеа нередко является причиной серьезных психоэмоциональных расстройств. Что и связано с более высоким диагностированием у них заболевания.
Этиология и патогенез
В настоящее время полагают, что факторы, которые вызывают заболевание, включают генетическую предрасположенность, увеличение проницаемости сосудов и накопление в коже воспалительных медиаторов и продуктов обмена. То есть, до конца причины развития розацеа не известны.
Более подробно нужно разобрать триггерные факторы, которые провоцируют обострение процесса:
— Перепады погодных условий. Одинаково плохо себя чувствует кожа с розацеа и при сильном морозе, и при летней жаре. Смена температуры в помещении и на улице также усиливает покраснение и вызывает неприятные ощущения покалывания и жжения.
— Солнечное излучение. Ультрафиолет злейший враг и так гиперчувствительной кожи. Малейшая инсоляция вызывает обострение процесса и значительно ухудшает ситуацию. По этому всем пациентам обязательно нужно использовать солнцезащитные средства круглый год.
— Нарушение диеты. Горячие напитки, острая еда, алкоголь, различная раздражающая пища… Все это отражается на яркости симптомов и на самочувствии пациента. Кроме того, существует прямая связь между активностью розацеа и состоянием здоровья желудочно-кишечного тракта человека, что всегда нужно учитывать во время лечения.
— Эмоции как положительные, так и отрицательные, стрессовые и экстремальные ситуации, все это сразу же оставляет свой след в виде стойкого покраснения или обострения процесса. Очень многие специалисты относят розацеа к психосоматическим заболеваниям, что усложняет процесс лечения без «заинтересованности» самого пациента.
— Косметика и другие наружные раздражители. Кожа у пациентов с розацеа гиперчувствительная, поэтому для ухода за такой кожей нужно использовать только очень мягкие средства, без раздражающих веществ и различных кислот (особенно фруктовых кислот). Также очень тщательно нужно выбирать декоративную косметику, без агрессивных отдушек и других компонентов, желательно, чтобы косметика имела зеленый пигмент, что позволит более качественно скрыть покраснение и капиллярные звездочки.
— Гормональные изменения. Очень часто течение розацеа усугубляется в период менопаузы, что очень хорошо отражается на статистике выявления болезни у женщин в возрасте 40-50 лет, когда начинается активное изменение гормонального фона у женщин.
— Роль микроорганизмов, таких как Propionibacterium acnes, Demodex folliculorum и Demodex brevis, в развитии розацеа остается неясной, хотя системное и наружное использование антимикробных средств в некоторых случаях является очень эффективным методом терапии.
Клиническая картина
Розацеа имеет полиморфную клиническую картину и классически протекает в несколько стадий:
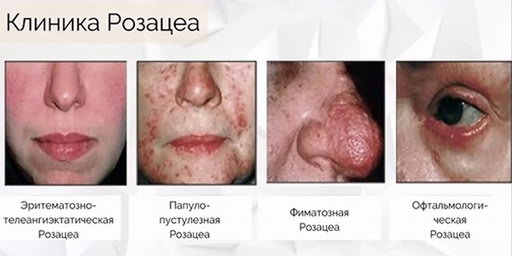
- Эпизодическая эритема – розацейный диатез
На этом этапе постоянного изменения на лице еще не видно, но действие различных триггеров оставляет на коже стойкое покраснение, которое сопровождается покалыванием и незначительным зудом, хотя субъективные жалобы есть не у всех пациентов.
- Стадия I – стойкая, умеренно выраженная эритема с рассеянными телеангиэктазиями (сосудистыми звездочками).
На первой стадии жалобы на изменения кожи стают уже постоянными, с периодичной активацией процесса.
- Стадия II – стойкая, умеренно выраженная эритема, множественные телеангиэктазии, папулы и пустулы
- Стадия III – стойкая, насыщенная эритема, густые скопления телеангиэктазий, образующие сосудистые пучки (особенно на носу), папулы, пустулы, узлы, ограниченный стойкий отек кожи различной степени выраженности.
На данной стадии возможно образование специфичных гипертрофий (phymas) – ринофима, гнатофима, метофима, отофима и блефарофима.
Диагностика
 Чаще всего для постановки диагноза розацеа достаточно одного осмотра. Но это не отменяет обязательного подробного опроса пациента и проведения общего исследования состояния организма. Ведь розацеа очень часто диагностируется вместе с различными заболеваниями других органов и систем. Нельзя также забывать, что очень часто под розацеа маскируются другие заболевания. Наибольшее клиническое сходство с розацеа имеют фотодерматит, периоральный дерматит и дерматиты от наружного использования глюкокортикостероидов. Розацеа также необходимо дифференцировать от вульгарных угрей, воспаленного волосяного лихена, ДКВ, себорейного дерматита, саркоидоза кожи.
Чаще всего для постановки диагноза розацеа достаточно одного осмотра. Но это не отменяет обязательного подробного опроса пациента и проведения общего исследования состояния организма. Ведь розацеа очень часто диагностируется вместе с различными заболеваниями других органов и систем. Нельзя также забывать, что очень часто под розацеа маскируются другие заболевания. Наибольшее клиническое сходство с розацеа имеют фотодерматит, периоральный дерматит и дерматиты от наружного использования глюкокортикостероидов. Розацеа также необходимо дифференцировать от вульгарных угрей, воспаленного волосяного лихена, ДКВ, себорейного дерматита, саркоидоза кожи.
При обследовании особое внимание следует обращать на состояние ЖКТ, прежде всего исключать гастрит, колит, гепатит, холецистит, а также санировать очаги хронической фокальной инфекции, проверить состояние эндокринных органов.
Лечение
Необходимым условием успешной терапии являются устранение этиологических и провоцирующих факторов, исключение средств, раздражающих кожу лица. Обязательным условием есть использование мягких солнцезащитных средств широкого спектра (против УФЛ-А и УФЛ-В).
Рекомендуется щадящая диета, исключение употребления алкоголя, крепкого чая, кофе, шоколада, горячей пищи, раздражающих специй. Необходимо избегать быстрого принятия пищи, воздействия на кожу резкого повышения внешней температуры, инсоляции, использования косметических средств, глюкокортикостероидных мазей и кремов, механических травм и стрессов.
Кожа пациентов с розацеа отличается косметической интолерантностью и повышенной раздражительностью к косметике и средствам ухода. Необходимо исключить использование грубых продуктов и ингредиентов, таких как вяжущие и тонизирующие жидкости, ментол, камфора, лаурилсульфат натрия. Хорошо переносятся не содержащие мыла очистители кожи, наносимые кончиками пальцев.
Важно понимать тяжелое психоэмоциональное состояние таких пациентов. Поэтому косметический макияж не просто разрешен, а даже показан такой коже. Чтобы скрыть красноту такая косметика должна иметь в себе зеленые пигменты и обязательно должна быть очень легкой и не содержать агрессивных компонентов.
Медикаментозное лечение проводится как наружными, так и системными препаратами.
Для наружной терапии используют:
- препараты бримонидина – для симптоматического сосудосуживающего эффекта. К сожалению максимальное время действия лишь 8 часов.
- азелаиновая кислота – желательно использовать препарат в виде геля. Более всего препарат показан при пустулезной и папулезной формах розацеа.
- метронидазол – также используют в виде легкого крема, лосьона или геля. В тяжелых случаях его рекомендуется комбинировать с системными антибиотиками.
- ретиноиды – ингибируют рост эндотелия сосудов и уменьшают риск развития телеангиэктазий.
- ингибиторы кальциневрина являются эффективными препаратами для терапии сыпи, вызванной глюкокортикостероидами, а также считаются альтернативой для терапии розацеа.
Это основные препараты для лечения розацеа, но в разных клинических случаях могут использоваться и другие лекарственные препараты.
Системную терапию используют при упорных стойких случаях. Препаратами выбора являются антибиотики широкого спектра действия (доксициклин и тетрациклин) и изотретиноин. Очень важно никогда не начинать прием данных препаратов без тщательного обследования и консультации дерматолога.
На сегодняшний день очень хорошо себя зарекомендовал IPL (интенсивный пульсирующий свет). Этот неразрушающий метод терапии позволяет удалять телеангиэктазии, уменьшать или разрешать эритему, уменьшать количество папул и пустул, удлинять ремиссии. Данный метод является хорошей альтернативой общей медикаментозной терапии.
Прогноз розацеа, к сожалению, непредсказуем. Современными методами лечения можно контролировать развитие папуло-пустулезных высыпаний. Очень часто симптомы со временем возвращаются, не смотря на пройденное лечение.
Из салонных процедур для лечения акне подойдут: IPL, Фотобиомодуляция, Плазмотерапия, Криотерапия, Гигеническая чистка.
Автор статьи
При центре эстетической медицины «Медэстет»